
文章详情
“铃…铃…铃…”手机铃声响了。2019年2月24日18时,军工医院综合内科医生张丽娜放下刚端起来的碗筷,拿起手机。是主任来的电话,今天是周六,什么事呢?
电话那边传来了张主任急切的声音:“张大夫,病房刚刚收了一个疑似重症肺炎、休克的病人,正在抢救,值班医生忙不过来了,你赶紧过去帮忙,我也马上赶过去”。“好的”,她一边答应着,一边拿起衣服往外跑,背后传来家人的叮嘱声:“现在是晚高峰时间,车多,路上小心点……”。
此时的综合内科病房里挤满了焦急的病人家属,患者龚某是一位50岁的男性,虽然高流量吸着氧,输着升压药,但生命体征仍然不平稳。心电监护显示血压70/40mHg,血氧饱和度SpO₂85%,心率140次/分。病人一般状态差,呈嗜睡状态,伴烦渴。重症医学科、急诊科主任正在和夜班医生分析患者病情。几分钟后,医务科主任和综合内科主任也赶到了病房,现场指导抢救。

通过询问病史,患者3天前出现咳嗽、胸闷,于当地诊所肌注药物治疗,病情无改善,2小时前上厕所时突发晕厥,家属拨打120急救电话,将病人送到军工医院。医生立即给予吸氧、补液、升压等抢救治疗,急诊查血常规,结果显示白细胞明显升高(25.0×109/L),C反应蛋白升高(179mg/L)、血气分析(吸氧3L/分):PH7:52 ,PO₂62mmg,心肌酶提示CK、CKMB明显升高,凝血异常,D二聚体明显升高,心电图显示窦性心动过速,部分导联ST-T改变,肺CT结果显示双肺炎症,右上肺占位,纵膈淋巴结肿大。结合检查结果,初步诊断患者存在肺炎、休克(感染性休克,低血容量性休克)、Ⅰ型呼吸衰竭、呼吸性碱中毒、肺占位,同时不排除可能还存在急性肺栓塞、主动脉夹层等危及生命的其他急症。这时,重症医学科王秋艳主任从重症科推来床头超声,经超声探查,患者存在有效循环血容量不足。张凤强主任指示:立即给予多组液路同时静点,快速补液,血管活性药物联合泵入,面罩吸氧,无创呼吸机备用,积极纠正呼吸循环衰竭。抢救方案确定后,值班护士们立刻忙碌不停,扎针、换液、监测、记录……一项项抢救工作于病房床旁紧张而有条不紊的进行着。
经过医护人员积极的抢救,病人的生命体征暂时稳定下来,但病情仍然危重,随时有继续加重可能。为确保病人能够得到更及时救治,最好的办法是将病人转入重症监护病房,而此时重症监护病房已满床。医务科李主任当机立断:“倒床!把重症监护室内病情趋于稳定的病人转入普通病房,腾出床位优先抢救重症病人”。经过与监护病人家属的积极沟通,并在神经外科医护的配合下,重症监护室内迅速腾出了一张床位。张丽娜医生和护士一起护送病人转入重症监护室。焦急的病人家属略微松了口气,而重症监护室内又开始了新一轮的忙碌。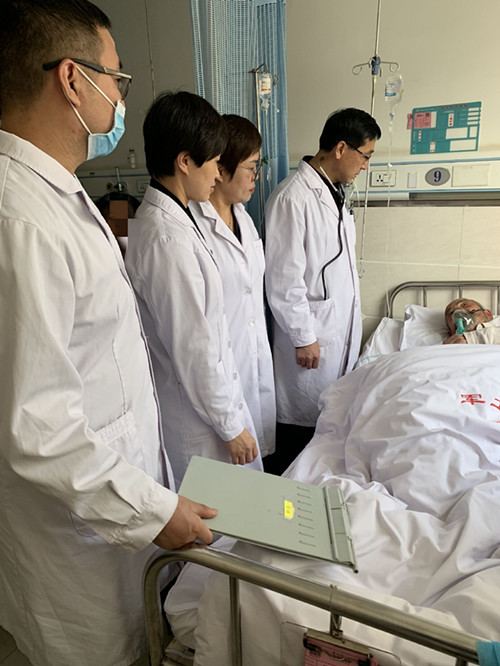

经过4个小时的多学科联合抢救,终于将休克病人从死亡的边缘抢救回来。张丽娜医生回到综合内科办公室,张主任还没有离开,她汇报了病人转科后的情况,突然发现张主任今天有些奇怪的新发型,笑着问:“主任,你剪头发了”?“嗯,头发剪了一半赶快过来了,还没弄利索呢”。





